Psoríase: o que é e como tratar.
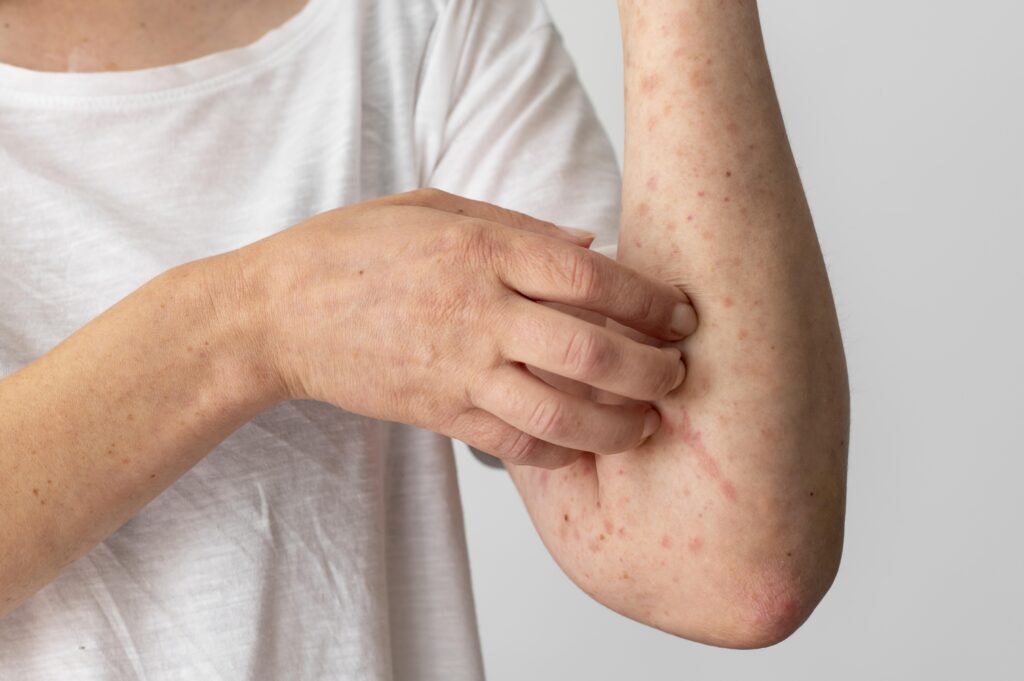
A psoríase é uma doença inflamatória crônica da pele, imunomediada, que afeta aproximadamente 2-3% da população mundial. Caracterizada por placas escamosas prateadas, pele vermelha e lesões que podem causar dor e prurido, a psoríase pode ter um impacto significativo na qualidade de vida dos pacientes. Para profissionais da saúde, compreender os mecanismos subjacentes, as opções de tratamento disponíveis e as abordagens de cuidado interdisciplinar é essencial para o manejo eficaz da doença. Antes de discutir tratamentos, é vital entender a patogênese da psoríase. Embora a causa exata seja desconhecida, acredita-se que a interação entre fatores genéticos, imunológicos e ambientais desempenhe um papel central. As células T, componentes do sistema imunológico, são ativadas erroneamente e levam à hiper proliferação de queratinócitos, células da pele, resultando nas manifestações clínicas características. Medicamentos usados no tratamento na psoríase Os tratamentos tópicos são a primeira linha de terapia para a psoríase leve a moderada e incluem: Corticosteroides tópicos: reduzem a inflamação e a hiper proliferação das células da pele. Vitamina D análoga: regula o crescimento celular da pele. Retinóides tópicos: ajudam a normalizar o ciclo de vida das células da pele. Alcatrão de hulha e antralina: reduzem a proliferação das células da pele e a inflamação. Outra forma de tratamento é por meio da fototerapia que utiliza radiação ultravioleta (UVA ou UVB) para retardar o crescimento excessivo das células da pele. A PUVA (psoraleno mais UVA) e a UVB de banda estreita são as modalidades mais utilizadas. Já quando a psoríase é considerada de moderada a grave, podem ser necessários medicamentos sistêmicos, que incluem: Metotrexato: um imunossupressor que reduz a produção de células da pele e suprime a resposta inflamatória. Ciclosporina: suprime o sistema imunológico para reduzir a inflamação. Retinóides orais: são utilizados para tratar casos graves de psoríase. Também é possível indicar o uso de agentes biológicos que são proteínas projetadas para bloquear a ação de partes específicas do sistema imunológico que desempenham um papel chave na inflamação associada à psoríase. Eles incluem: Antagonistas do TNF-alfa: como o infliximabe e o adalimumabe. Inibidores da IL-12/23: como o ustekinumab. Inibidores da IL-17: como o secuquinumabe e o ixekizumab. Tratamentos sem medicação para psoríase Além disso, discute-se que mudanças no estilo de vida e terapias complementares podem ser benéficas para o paciente ao longo do tratamento e incluem: Dieta e nutrição: alguns pacientes relatam melhora com dietas anti-inflamatórias. Terapias de redução de estresse: como meditação e ioga. Uso cuidadoso de hidratantes: para manter a pele hidratada e reduzir a descamação. O manejo da psoríase não se limita ao tratamento da pele; muitos pacientes também apresentam comorbidades, como psoríase artrítica, doenças cardiovasculares e depressão. Portanto, uma abordagem interdisciplinar é crucial. A colaboração entre dermatologistas, reumatologistas, cardiologistas e psicólogos pode ser necessária para tratar todos os aspectos da doença de forma eficaz. Por isso, é fundamental reconhecer a psoríase não apenas como uma condição cutânea, mas como uma doença sistêmica com múltiplas facetas. A compreensão dos diversos tratamentos disponíveis e a importância de uma abordagem personalizada e compassiva para cada paciente são essenciais para o sucesso terapêutico. Ao interagir com pacientes com psoríase, lembre-se da natureza crônica e muitas vezes imprevisível da doença, e da importância do apoio psicossocial além do tratamento médico. A educação continuada e o acompanhamento dos avanços no tratamento da psoríase são indispensáveis para proporcionar o melhor cuidado possível. Receba novas atualizações participando da nossa comunidade no WhatsApp. Em breve divulgaremos o calendário de aulas semanais ao vivo: https://chat.whatsapp.com/GkweKjH5pSOBYPayQEIv7v. Continue estudando sobre esse e outros temas voltados à área de geriatria com os materiais disponíveis no nosso site https://resumodasaude.com.br/.
Psoríase: o que é e como tratar. Read More »